هشونجوندروس - مرض العمود الفقري، الذي يتميز بتنكس القرص الفقري مع انخفاض كبير في طوله، وسط أسطح القرص للفقرات والنمو التفاعلي من الحافة العظمية.
المحتوى
العظام تالفة القماش أقراص تولد التمرد تدريجيا ويتحول إلى تشابه العظام. يتناقص القرص المضارب في الحجم، يفقد خصائص امتصاص الصدمات بين الفقرات ويبدأ في الضغط على النهايات العصبية، مما يؤدي إلى ظهور الأحاسيس المؤلمة.
غالبا ما لا تظهر المرحلة الأولية من أشدد الأشدة العظمية في أغلب الأحيان على نفسها أي أحاسيس غير سارة في العمود الفقري ويمكن تشخيصها كأعضاء داخلية للأمراض، ويتم اكتشاف تشخيص حقيقي فقط بعد تمرير المسوحات العديدة.
 تتميز هشاشة العظام بالاسوستوشونتجات على، عنق الرحم والصدر، أسفل الظهر، العظام العظمية الشائعة. غالبا ما يتم تشخيص عظم العظام القطني (أكثر من 50٪ من الحالات) وعنق الرحم (أكثر من 25٪) وشائعة (حوالي 12٪).
تتميز هشاشة العظام بالاسوستوشونتجات على، عنق الرحم والصدر، أسفل الظهر، العظام العظمية الشائعة. غالبا ما يتم تشخيص عظم العظام القطني (أكثر من 50٪ من الحالات) وعنق الرحم (أكثر من 25٪) وشائعة (حوالي 12٪).
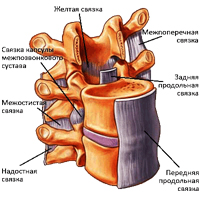
القرص الترابطي هو لوحة غضروفية للألياف. في منتصف القرص، هناك نواة تحيط بها حلقة ليفية (الأوتار التي تشبه النسيج). لا يحتوي القرص الفقري على نظام الأوعية الدموية وبالتالي يتغذى على حساب الأنسجة الأخرى. مصدر مهم للمواد الغذائية للقرص هو عضلات الظهر، فهي حظيتها تؤدي معظمها إلى تطوير هشاشة العظام. عند رفع الأثقال، يقفز وغيرها من التمرينات، أداء الأقراص دور امتصاص الصدمات ودعم المسافة المطلوبة بين الفقرات. نظرا لأن أكبر الحمل هو الوقوع في العمود الفقري القطني، فمن الأفضل أن تتشكل نتوءات الفتق والفتقار الفهمية، والتي تعتبر هشاشة العظام المعقدة.
نتوء قرص بديكورات - نتوء القرص (هبوط) دون كسر حلقة ليفية.
فتق القرص الفقري - نتوء (هبوط) القرص بانهيار حلقة ليفية و «تسرب» الكنيسة المئوية. وخاصة في كثير من الأحيان، يتم تشكيل الفتق أثناء إصابة العمود الفقري أو أثناء الإمالة في وقت واحد وتحول الجسم إلى الجانب، خاصة إذا كان هناك ثقيل في اليدين 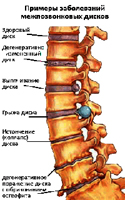 العنصر. في هذا المنصب، تعاني الأقراص الفاشية عبارة عن حمولة كبيرة جدا، وارتفاع الضغط داخل القرص الفقري، وضغط الفقرات على جانب واحد من القرص وتضطر النواة إلى التحول في الجانب الآخر ووضع الضغط على الحلبة الليفية. في مرحلة ما، لا تصمد الحلقة الليفية على حمل مثل هذا الحمل ويحدث نتوء القرص (تمتد الحلقة الليفية، لكنها لا تزال ككل) أو يتم تشكيل الفتق (الحلقة الليفية متفغة ومن خلال اختراق «يتبع» جزء من محتوى النواة). مع زيادة في الحمل على العمود الفقري وإنشاء شروط زيادة الضغط في القرص غير الكامل التالف من الفتق في الحجم.
العنصر. في هذا المنصب، تعاني الأقراص الفاشية عبارة عن حمولة كبيرة جدا، وارتفاع الضغط داخل القرص الفقري، وضغط الفقرات على جانب واحد من القرص وتضطر النواة إلى التحول في الجانب الآخر ووضع الضغط على الحلبة الليفية. في مرحلة ما، لا تصمد الحلقة الليفية على حمل مثل هذا الحمل ويحدث نتوء القرص (تمتد الحلقة الليفية، لكنها لا تزال ككل) أو يتم تشكيل الفتق (الحلقة الليفية متفغة ومن خلال اختراق «يتبع» جزء من محتوى النواة). مع زيادة في الحمل على العمود الفقري وإنشاء شروط زيادة الضغط في القرص غير الكامل التالف من الفتق في الحجم.
من المهم للغاية اتجاه نتوء وحجم الفتق، إذا تقدم الفتق أو إلى الأطراف، فقد يؤدي ذلك إلى ألم وانتهاك عمل بعض الأعضاء، وعندما يكون الحبل الشوكي بارز وتضر العواقب قد تكون أكثر خطورة. إذا كانت الفتق الفرعية تطرق العمليات العصبية أو جذور جزء معين من القطاع الشوكي، فإن هذا يؤدي إلى انتهاك لعمل الجسم الذي هو مقطع العمود الفقري التالف مسؤولا.
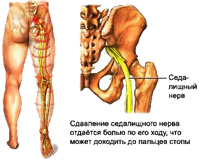
خيار آخر ممكن: بسبب نتوء القرص في اتجاه واحد، في الجانب الآخر، تنخفض المسافة بين الفقرات وهذا يؤدي إلى قرصة العمليات العصبية من قبل الفقرات أنفسهم. الفتق الفهم الفقري في القسم القطني، معظم الأحيان يسبب الألم في الساقين، فتقي في الصدر يساهم في حدوث الدوخة والألم في منطقة القلب، انتهاكات وظائف الأعضاء التنفسية و T.د., الفتق في قسم عنق الرحم يمكن أن يسبب الصداع والدوخة والأرقام.
الأكثر خطورة الفتق الفقه حجم أكثر من 10 ملم، تضييق قناة العمود الفقري بشكل حاد، وتثبيت الأوعية الدموية والنهايات العصبية المصابة، والتعرض طويل الأجل لا يؤدي إلى الألم الشديد فقط، ولكن أيضا لتعطيل الدورة الدموية وفقدان الحساسية في الأطراف ذات المضاعفات اللاحقة.
ولكن أخطر هي الفهم المتسلسل للأقراص الترابطية، ر.هيا. الفتق جاهز للتدمير أو الفصل بين جزء مع انخفاضها اللاحق في قناة العمود الفقري، والذي يمكن أن يؤدي إلى عواقب وخيمة: انتهاكات لوظائف أجهزة الحوض والشلل في الأطراف السفلية.
أسباب المرض
أسباب التسبب في تغييرات في الأقراص الفكرية لم تكن مفهومة تماما. يبدأ الناس في الشعور بمظاهر هشاشة العظام في معظم الأحيان بعد 35 عاما. يساهم تطوير وتفاقم العظام العمود الفقري في إصابات مختلفة في الخلف الزائد الثابت والديناميكي، وكذلك الاهتزاز. الرجل الأكبر سنا، والمزيد من مظاهر هشاشة العظام. ولكن في السنوات الأخيرة، يتم التعامل مع المزيد والمزيد من الأشخاص الذين تتراوح أعمارهم بين 18 و 30 عاما بألم تدور. أسباب المظهر المبكر للمرض هي الكثير: التدريب البدني الضعيف، انتهاك الموقف وإنعال العمود الفقري والوزن المفرط. وهكذا، وضع الأسباب الرئيسية المساهمة في ظهور هشاشة العظام:
- الاستعداد الوراثي (الوراثي)؛
- انتهاك الأيض في الجسم، العدوى، التسمم؛
- زيادة الوزن، التغذية غير الصحيحة (عدم وجود عناصر والنباتات)؛
- تغييرات العمر
- إصابات الشوكية (كدمات، كسور)؛
- انتهاك الموقف، انحناء العمود الفقري، HifeMobility (عدم الاستقرار) من شرائح العمود الفقري، مسطح؛
- الظروف البيئية غير المواتية؛
- نمط حياة مستقر؛
- العمل المرتبط برفع الأثقال، والتغيرات المتكررة في موضع الجسم (المنعطفات، والانثناء والإرشاد، حركات الرعشة)؛
- يعرض التعرض طويل الأجل لعدم الارتياح في وضع الوقوف، والجلوس، والكذب، عند رفع الأوزان ونقله، عند إجراء عمل آخر، حيث يتم زيادة الضغط في الأقراص والحمل على العمود الفقري ككل؛
- الجهد البدني المفرط، ونظام Kostomushulary المتطور بشكل غير متساو؛
- إعادة تحميل العمود الفقري مرتبط بأمراض القدمين، وكذلك نتيجة ارتداء أحذية غير مريحة، الكعب العالي والحمل لدى النساء؛
- وقف حاد للتدريب المنتظم من قبل الرياضيين المحترفين؛
- الجهد الزائد العصبي، المواقف المجهدة، التدخين؛
- شروط Meteo Supercooling غير المواتية (زيادة رطوبة الهواء في درجة حرارة منخفضة).
طي الكل الأعراض مميزة العظام
المرضى الذين يعانون من هشاشة العظام يشكون من آلام دعم الدعم الدائم، وغالبا ما ينضمون إلى خدر وشعور بالتفتت في الأطراف. في غياب العلاج الكافي وفقدان الوزن وضمور الأطراف يحدث. الأعراض الرئيسية ل Osteochondrosis هي:
- ألم دعم مستمر في الظهر، والشعور بالخدر والفصل في الأطراف؛
- تضخيم الألم بخاركات حادة وممارسة ووزن رفع وسعال ومتعطس؛
- تقليل حجم الحركات، تشنجات العضلات؛
- مع عظم العظام من العمود الفقري العنقي: ألم في الأيدي والكتفين والصداع، من الممكن تطوير متلازمة الشريان الفقري المزعومة، والتي تتكون من الشكاوى التالية: الضوضاء في الرأس، الدوخة، ومضات «مشهيك», البقع الملونة أمام العينين مع حرق الصداع النابض. يمكن أن يكون سبب متلازمة الشريان الفقري تشنجه استجابة لكل من التهيج الفوري من ضفئته المتعاطفة بسبب توسعات العظام، وفتق من القرص، وترتيب المفصل بين الفقرات، وردود الفعل المنعكس بسبب تهيج أي مستقبلات الشوك. قد يؤدي وجود متلازمة الشريان الفقري إلى تفاقم سيار الأمراض التاجية أو القلب والأوعية الدموية إذا كان ذلك متاحا؛
- مع هشاشة العظام من العمود الفقري الصدري: الألم في الصدر (كما «عدد» في الصدر)، في مجال القلب والأجهزة الداخلية الأخرى؛
- مع هشاشة العظام العمود الفقري لوماسراك: ألم في أسفل الظهر، يشع في السحق، الأطراف السفلية، في بعض الأحيان إلى أعضاء الحوض الصغيرة؛
- الأضرار التي لحقت جذور الأعصاب (في الفتق في الأقراص الفكرية ونمو العظام، والبريد الفقري، والبريد الزائد): آلام التصوير وعقود الحساسية، انخفاض ضغط الدم، انخفاض ضغط الدم، الضعف في العضلات المتسقة، الحد من ردود الفعل.
تشخيص هشوندوجونتجات
يتم إنشاء تشخيص أولي يتم إجراء فحص أساسي للمريض. الفحص عادة ما يجري طبيب الأعصاب فيما يتعلق بشكاوى المريض للتغيرات المحلية، والتي يمكن أن تتجلى عن متلازمة مؤلمة أو تشوه أو قيود التنقل. يتم فحص العمود الفقري في وضع يقف المريض، والجلوس والكذب، وحده وفي الحركة. يتم تحديد مستوى تلف العمود الفقري بالرجوع من عدد الفقرات من معالم تشرفية معينة أو مخطط خاص.
في ضوء ظهورهم إيلاء الاهتمام بالموقف، وهي ميزات هيكل الجسم، بمناسبة خط عمليات تفرخ (الأخدود الأوسط للظهر)، الزوايا السفلى من الشفرات، وتسليم عظام الحرق الخطوط العريضة للجانب من الخصر والعنق، موقف المحول، انحراف الأخاديد الواقية من الرأسي الانتباه إلى الإغاثة العضلية الموجودة بجانب العمود الفقري.
يسمح لك شعور العمود الفقري باستكمال بيانات التفتيش (وجود أو عدم وجود تشوه)، وتحديد التوطين والدرجة وطبيعة الألم. عندما الشعور، توتر العضلات الموجودة بجانب العمود الفقري، ر.ل. معظم الإصابات والأمراض من العمود الفقري مصحوبة بزيادة لهجة العضلات.
يستخدم انثناء العمود الفقري لتحديد سعة الحركات في الودائع الشوكية المختلفة.
تتم إزالة الدور الرئيسي في دراسة العمود الفقري التصوير بالأشعة والتصوير المقطعي للكمبيوتر والتصوير بالرنين المغناطيسي، والتي يتم تحديد مستوى الآفة، ويتم تحديد التشخيص، يتم الكشف عن الأمراض المخفية. تسمح البيانات التشخيصية للطبيب بتحديد تكتيكات العلاج واختيار أساليب العلاج الأكثر فعالية.
طرق لمعالجة هشاشة العظام ومضاعفاتها
 يتم علاج علاج هشاشة العظام ومضاعفاتها بمساعدة الأساليب المحافظة التي تهدف إلى القضاء على متلازمة الألم، وانتهاكات وظيفة جذور العمود الفقري والوقاية من تطور التغييرات في الهياكل الشوكية. مع عدم فعالية المعاملة المحافظة ووفقا للمؤشرات الخاصة، يتم تنفيذ العلاج التشغيلي (الجراحي)، حجمها يعتمد على مستوى الضرر والمظاهر السريرية للمرض.
يتم علاج علاج هشاشة العظام ومضاعفاتها بمساعدة الأساليب المحافظة التي تهدف إلى القضاء على متلازمة الألم، وانتهاكات وظيفة جذور العمود الفقري والوقاية من تطور التغييرات في الهياكل الشوكية. مع عدم فعالية المعاملة المحافظة ووفقا للمؤشرات الخاصة، يتم تنفيذ العلاج التشغيلي (الجراحي)، حجمها يعتمد على مستوى الضرر والمظاهر السريرية للمرض.
تعتمد مدة علاج هشاشة العظام ومضاعفاتها بشكل رئيسي على شدة المرض، والتغييرات المتعلقة بالعمر طرق العلاج، وكذلك الوفاء الضميري للمواعيد والتوصيات المتعلقة بالطبيب الحاضر. كما تظهر الممارسة، تستمر المرحلة النشطة للعلاج في معظم الحالات 1-3 أشهر عند تطبيق الأساليب المحافظة، وفترة الاسترداد بعد العملية حوالي 1 سنة.
في بداية العلاج، يكون بعض المرضى قادرين على تعزيز متلازمة الألم المرتبطة بتفاعل النظام العضلي والتكوينات الأخرى لآثار غير عادية للجسم. يتم إيقاف الدهانات في وقت قصير باستخدام إجراءات العلاج الطبيعي والعقاقير، وكذلك ممارسة خاصة. تعتمد نتيجة العلاج إلى حد كبير على سلوك المرضى أنفسهم، والتي من الصبر والمثابرة والمثابرة، وهي قوة معينة من الإرادة، وكذلك الرغبة في التعافي. يمكن تحقيق أكبر فعالية العلاج المحافظ وإعادة التأهيل بعد الجراحة في ظروف المراكز الطبية والمصحات المتخصصة مجهزة قاعدة تشخيصية وعلاجية حديثة، وكذلك الممارسين المؤهلين تأهيلا عاليا باستخدام علاج شامل لأمراض الجهاز العضلي الهيكلي.
العلاج المحافظ المعقد يشمل الثقافة البدنية الطبية، العلاج الطبيعي، التدليك، العلاج اليدوي، تمتد (الجر) من العمود الفقري، العلاج المعاكس، علاج المخدرات.
الثقافة البدنية الطبية (LFC) - الطريقة الرئيسية للمعاملة المحافظة لأمراض نظام العضلات الهيكلي هي إنشاء عبارات جرعة تهدف إلى إلغاء الضغط من جذور الأعصاب وتصحيح وتعزيز مشد عضلي، وزيادة في حجم وتوليد النمط النمطية المعينة للحركات والموقف الصحيح، إعطاء جهاز عضلي الموثق المرونة اللازمة، وكذلك الوقاية من المضاعفات. يتم تحقيق ذلك من خلال تمارين منتظمة على معدات إعادة التأهيل والجمباز المفصلية. نتيجة للممارسة، يتم تحسين الدورة الدموية، يتم تطبيع عملية التمثيل الغذائي ومزود الطاقة من الأقراص الفكرية، تزداد مساحة الفضائية، يتم تشكيل مشد عضلي، ويتم تقليل الحمل على العمود الفقري.
العلاج الطبيعي - طريقة العلاج التي تستخدم فيها العوامل المادية: تيارات منخفضة التردد، الحقول المغناطيسية، الموجات فوق الصوتية، الليزر، إلخ. تستخدم لإزالة متلازمة الألم، العمليات الالتهابية، إعادة التأهيل بعد الإصابات والعمليات. عند استخدام أساليب العلاج الطبيعي، يتم تقليل علاج العديد من الأمراض، كفاءة استخدام الأدوية والحد من جرعة لها، لا توجد آثار جانبية متأصلة في علاج المخدرات.
تدليك - هذه المجموعة من تقنيات آثار الجرعة الميكانيكية في شكل احتكاك، والضغط، والاهتزازات نفذت مباشرة على سطح جسم الإنسان بأيدي. يزيل فعالية توتر العضلات، ألم العضلات، يحسن الدورة الدموية، له تأثير بطانة.
علاج متبادل - تأثير يدوي محدد بشكل فردي على نظام عضلات العظام لإزالة الآلام الحادة والمزمنة في العمود الفقري والمفاصل، وكذلك زيادة حجم الحركات وتصحيح الموقف. أحد اتجاهات العلاج اليدوي هو العلاج اليدوي الحشوي، والذي يساهم في استعادة التنقل العادي للجهاز، ويحسن إمدادات الدم، والخلية الخلايا اللمفاوية، وتطبيع التمثيل الغذائي، ويستعيد مناعة، يمنع تفاقم الأمراض المزمنة.
سحب (الجر) من العمود الفقري - طريقة فعالة لعلاج متلازمات الألم في العمود الفقري، والمفاصل باستخدام الحمل المحدد بشكل فردي باستخدام معدات خاصة. يهدف الإجراء إلى زيادة الفضاء بين الفقرات، وإزالة الألم واستعادة الشكل الصحيح التشريحي للعمود الفقري.
علم التفكير - التقنيات العلاجية المختلفة وأساليب التأثير على المناطق المنفصلة من جسم الإنسان ونقاط الوخز بالإبر. تطبيق التفكير في التركيب مع أساليب الشفاء الأخرى، يزيد بشكل كبير من فعاليتها. غالبا ما يتم استخدام التفكير في العظام، مصحوبة بمتلازمة الألم، أمراض الجهاز العصبي، واضطرابات النوم، والفساد العقلي، وكذلك زيادة الوزن والتبغ. يمكن منح تأثير بعض النقاط على بعض النقاط في وئام وعلاج العديد من الأمراض.
يظهر علاج المخدرات أثناء تفاقم المرض، الذي يهدف إلى تخفيف متلازمة الألم، وإزالة العملية الالتهابية وتعزيز العمليات التمثيل الغذائي عن طريق أخذ أو إدارة الأدوية باستخدام الحقن العضلي أو الوريدي. على الرغم من أن كل من الأساليب المذكورة أعلاه فعالة للغاية، لا يمكن الحصول على تأثير علاجي مستمر فقط عندما يتم دمجها مع التمارين في معدات إعادة التأهيل، ر.هيا. عند إنشاء مشد عضلي كامل.
توصيات لمنع ومنع هشاشة العظام
للوقاية من هشدة العظام أو تقليل الألم من الألم يعاني من هذا المرض، فمن المستحسن أن يكون هناك عدد ممكن من الوقت في هذا الموقف، حيث يكون الحمل على الأقراص بين الفقرات ضئيلة، وفي الوقت نفسه، من الضروري تخويف الظهر العضلات بقدر الإمكان الحفاظ على عمليات التبادل حول العمود الفقري. يتم تقليل التوصيات العامة إلى الامتثال لقواعد أسلوب حياة صحي، بالإضافة إلى ذلك، في كل حالة معينة، يحدد الطبيب المعالم والتوصيات الخاصة.
لمنع العظام الشوثون، يجب اتباع القواعد التالية:
لا تحميل العمود الفقري، لا تنشئ ظروفا تساهم في زيادة الضغط في الأقراص الفكرية:
- الحد الأحمال العمودي؛
- لا تصنع حركات حادة، خاصة تحول الجسم عند المنحدر؛
- تجنب قطرات ويقفز من ارتفاع عالي وإصابات وكدمات العمود الفقري؛
- في كثير من الأحيان تغيير موقف الجسم؛
- الحفاظ على ظهرك بسلاسة
- حاول الاحتفاظ بالانحناءات الفسيولوجية الطبيعية للعمود الفقري: في موضع الكذب، فإن الحمل على العمود الفقري هو الحد الأدنى، ولكن السرير يجب أن يكون نصف متسابق (ينصح بالنوم على فراش تقويم العظام الصلبة وسادة تقويم العظام) ؛ في وضع يجلس مرة أخرى للحفاظ على سلاسة على حساب العضلات أو الضغط عليه إلى الجزء الخلفي من الكرسي أو الكراسي. (يجب أن يكون المقعد قاسيا بما فيه الكفاية، والظهر الانحناء في منطقة رغيف)، والحفاظ على رأسك مستقيم ؛ في وضع الوقوف في كثير من الأحيان تغيير الساق التي تعتمد عليها؛ استيقظ من السرير أو من الكرسي، ويذهبون أيضا إلى السرير والجلوس، ويجب عدم تشديد اليدين وليس الانحناء ظهرك؛
- قبل الحمل البدني، شرب الماء والتدليك الظهر، وسوف يسرع الدم، وتسريع العمليات التمثيل الغذائي وسيسمح للأقراص الترابطية لاستيعاب كمية كافية من الرطوبة؛
- لا ترفع ولا تملك عناصر ثقيلة على الأيدي الممدودة، لرفع العنصر، والجلوس، ثم استيقظت معها، ويجب أن تكون العناصر أقرب ما يمكن إلى الجسم؛
- عند حمل الأوزان، حاول توزيع الحمل بالتساوي، وهذا هو، لا ترتدي أكياس في يد واحدة و T.د., إذا كان عليك أن تتحمل الموضوع أمامك، فاحفظه أقرب إلى الجسم، ويمره، ولا يسحب يديك إلى الأمام، وكذلك استخدام الأوزان في العربة أو الحقائب أو الحقائب على عجلات، حقائب الظهر؛
- عند إجراء أعمال ثقيلة مرتبطة بالرفع أو الحركة أو حمل الوزن، استخدم حزام واسع أو مشد خاص؛
- للأشخاص الذين يعانون من هشاشة العظام، قم بتحميل أكثر من 10 كجم؛
- عند إجراء أي عمل، حاول أن تطرق أكبر قدر ممكن وتكون في حالة انحناء وتفريغ العمود الفقري بشكل دوري (تجاه العارضة، والضغط مع صعود الأيدي، والباقي الكذب)؛
- ارتداء أحذية مريحة، يجب أن تحد النساء المشي في أحذية عالية الكعب؛
أداء ممارسة بانتظام تهدف إلى تعزيز والحفاظ على مشد عضلي. فصول السباحة المفيدة.
خذ دش بلون مغاير، تصلب الجسم.
لا معطف.
تجنب الفضائح، المواقف المجهدة.
واضح بشكل صحيح.
لا تدخن.
مجمع من ممارسة الأنشطة المستقلة
المجمع مخصص للوقاية من هشاشة العظام في مختلف الأقسام العمانية. الأداء اليومي للممارسة سوف يساعد في تعزيز العضلات والحفاظ على العمود الفقري مرنة ومحولة. يعمل المجمع كإضافة إلى الفصول العادية من خلال التدريبات القوية التي تهدف إلى تعزيز وصيانة مشد عضلي.
ممارسة العمود الفقري العنقي:
- ضع الجبين على النخيل ويفتر عضلات الرقبة. ممارسة أداء 3 مرات إلى 7 ثوان. ثم وضعت على راحة الظهر وأيضا 3 مرات إلى 7 ثوان.
- التوتر عضلات الرقبة، اضغط على المعبد الأيسر على النخيل الأيسر (3 مرات إلى 7 ثوان)، ثم الزيارات اليمينية وضعت على النخيل الأيمن (3 مرات إلى 7 ثوان).
- رئيس مرة أخرى. التغلب على مقاومة العضلات المتوترة من الرقبة، اضغط على الذقن إلى المستوى. إجراء تمرين على الأقل 5 مرات.
- امسك رأسك والكتفين. أطفئ الرأس ببطء إلى اليمين إلى اليمين (5 مرات). في بعض الأحيان تفعل الحركة إلى اليسار.
- انخفاض الذقن إلى الرقبة. اقلب الرأس أولا 5 مرات، ثم ترك 5 مرات.
- العودة الرأس. حاول أن تلمس الأذن المناسبة للكتف الأيمن (5 مرات). أداء هذه الخطوة، في محاولة لمس الكتف الأيسر للمس الكتف الأيسر (5 مرات).
ممارسة العمود الفقري الصدري:
- و.ns. - الاستنساخ، الوقوف مستقيم، اليدين، الساقين معا. سحب اليدين - الزفير. صخرة الظهر واتخاذ التنفس العميق. ثم خفض ذراعيك، التهيئة إلى الأمام، تقريب قليلا، خفض كتفينك ورأسك. كرر 8 - 10 مرات.
- و.ns. - يجلس على كرسي. احصل على يديك وراء الرأس - يستنشق، واحصل على تنزيله 3 - 5 مرات، يميل الشفرات حول الجزء الخلفي من الكرسي - الزفير.
- و.ns. - الوقوف على كل أربع. احصل على ظهرك قدر الإمكان مع الاستمرار لمدة 2 إلى 3 ثوان في هذا الموضع. عقد رأسك الصحيح. التنفس المقدس. كرر التمرين 5 - 7 مرات.
- و.ns. - الاستلقاء على المعدة وتولى يديك في الأرض. صخرة أكثر، في محاولة لتمزيق الجسم من الأرض. التنفس المقدس. كرر التمرين 5 - 8 مرات.
- و.ns. - ملقاة على المعدة، والأيدي على طول الجسم. قفص الاتهام في العمود الفقري الصدري، في محاولة لرفع الرأس والساقين قدر الإمكان. التنفس المقدس. كرر التمرين 5 - 8 مرات.
ممارسة العمود الفقري القطني:
- تجاه أو شبه جناح لمدة 70 ثانية. على العارضة التي يمكنك قتلها فوق الباب.
- و.ns. - يدف الأيدي على الوركين. إمالة إلى الأمام، الظهر، اليمين اليسار. كرر 10 مرات في كل اتجاه.
- و.ns. - يدف الأيدي على الوركين. حركة الحوض إلى الأمام، مرة أخرى. كرر 10 مرات في كل اتجاه.
- و.ns. - يقف على الركبتين، توقفوا بأيديهم على التوالي في الأرض. اعمل مثل سكين perochny، ثم العودة إلى موقعه الأصلي. كرر 15 - 20 مرة.
- و.ns. - الاستلقاء على المعدة، توقفت أيدين عازمة في الأرض. تصويب يديك، ضغط الأرض، دون خلع الساقين. كرر 10 - 15 مرات.
- و.ns. - يقف على الركبتين، توقفوا بأيديهم على التوالي في الأرض. استرجع النسخ الاحتياطي، والعودة في و.ns. كرر 10 - 15 مرات.
- و.ns. - ملقاة على الظهر. اضغط على الأرجل عازمة في الركبتين على الصدر. كرر 10 - 15 مرات.
توصيات للمرضى الذين خضعوا لعملية لإزالة فتق قرص مباشر
تستغرق عملية إعادة التأهيل من 3 أشهر إلى 1 سنة بعد العملية، اعتمادا على تعقيدها. بعد 6 أشهر، ينصح المرضى بمواصلة الطبقات على معدات إعادة التأهيل تحت سيطرة طبيب الطبيب أو المدرب من أجل منع تكرار فتقي القرص الفني، الذي تم اختياره مجمع من التدريبات بشكل فردي لإنشاء مشد عضلي وتحسين الدورة الدموية في مناطق المشكلة.
فترة الاسترداد تحت إشراف طبيب عالم الأعصاب الذي يعين مسارا لعلاج المخدرات، توصي باستشارات المتخصصين الآخرين لمعاملة أكثر فعالية.
فترة الاسترداد تحت إشراف طبيب عالم الأعصاب الذي يعين مسارا لعلاج المخدرات، توصي باستشارات المتخصصين الآخرين لمعاملة أكثر فعالية.
فترة إعادة التأهيل المبكر (من 1 إلى 3 أشهر).
التوصيات:
- لا تجلس لمدة 3-6 أسابيع بعد الجراحة (اعتمادا على شدة العملية).
- لا تجعل حركات حادة وعميقة في العمود الفقري، يميل إلى الأمام، على الجانبين، والتواء الحركات في العمود الفقري القطني في غضون 1-2 أشهر بعد الجراحة.
- لا تقف وراء عجلة القيادة وعدم الركوب في النقل في وضع الجلوس خلال 2-3 أشهر بعد الجراحة (يمكنك ركوب كركبر نصف جولة، ووضع المقعد).
- لا ترفع أكثر من 3-5 كيلوغرام لمدة 3 أشهر.
- في غضون 3 أشهر بعد العملية، لا تتبع الدراجة، والانخراط في الرياضة الرياضية (كرة القدم والكرة الطائرة وكرة السلة والتنس و ر.د.في.
- تفريغ العمود الفقري بشكل دوري (بقية في الموضع الكذب لمدة 20-30 دقيقة خلال اليوم).
- ارتداء مشد بعد العملية الجراحية لا يزيد عن 3 ساعات في اليوم.
- ينصح بعدم التدخين وليس شرب الكحول خلال فترة إعادة التأهيل بأكملها. الحياة الحميمة ليست بطلان.
إعادة تأهيل:
بمجرد أن يسمح للمريض بالسير، يجب أن يستشير مع الفيزياء البدنية المادية في توقيت التعيين ومعجم التعليم البدني العلاجي، مما يعتمد على حجم وطبيعة التدخل التشغيلي، وكذلك المضاعفات بعد العملية الجراحية. بعد شهر من عملية غير معقدة، فصول في صالة الألعاب الرياضية (وليس في المحاكاة!) تحت سيطرة ممارسة الطبيب، دون تحول الأحمال. السباحة المفيدة على المعدة.
بعد شهر من العملية في الحالات غير المعقدة، من الممكن بدء العمل (مسألة المصطلحات ويتم حل العمل على وجه التحديد في كل حالة على حدة مع الطبيب المعالم).
فترة إعادة التأهيل المتأخر (3-6 أشهر).
التوصيات:
لا ينصح برفع أكثر من 5-8 كيلوغرام، خاصة دون الاحماء والتدفئة لعضلات الظهر، والقفز من الارتفاع، والرحلات الطويلة بالسيارة.
عند الخروج من الشارع في الطقس السيئ: الرياح، المطر، درجة الحرارة المنخفضة، من المرغوب فيه ارتداء حزام العزل إلى منطقة أسفل الظهر.
لا ينصح بارتداء مشد، خاصة لفترة طويلة، لتجنب ضمور العضلات الطويلة للظهر.
إعادة تأهيل:
في هذه الفترة، يمكنك بعناية تحت سيطرة الطبيب LFC لبدء تشكيل مشد عضلي، مشارك في التدريبات لتعزيز عضلات الظهر.
بعد 6 أشهر وما لا يقل عن 2 مرات في السنة، يوصى بالخضوع لدورة التدليك والعلاج الطبيعي والعلاج اليدوي اللطيف لجميع أقسام العمود الفقري.
أسلوب حياة صحي، رفض التدخين، الطبقات العادية في قاعة الجمباز، السباحة، والحمام، والحد من الأوزان الرفع بشكل كبير تقلل من خطر انتقال الأقراص بين الفقرات.
للوقاية من آلام الظهر يجب تجنبها: الإجهاد، Supercooling، العمل الرتيب الطويل في تشكل القسري، رفع الأثقال، حركات حادة على الباردة، وليس عضلات التسخين، مظهر من الجسم زيادة الوزن.
بالإضافة إلى ذلك، في أي مرحلة من مراحل إعادة التأهيل، من الممكن تضمينها في مجمع تدابير إعادة التأهيل في التطويل العلاجي والعلاج الطبيعي.